ТЭЛА — симптомы, лечение
Тромбоэмболией легочной артерии, или ТЭЛА, называют закупорку эмболом (тромбом, образовавшимся в венах) легочной артерии либо мелких и крупных сосудов ее ветвей.
Это весьма серьезное заболевание по ряду причин:
- Во-первых, оно изначально не является первичным, а возникает в результате осложнения других болезней.
- Во-вторых, симптомы ТЭЛА очень легко спутать с другими проявлениями патологии сердечно-сосудистой и кровеносной систем.
Именно поэтому причиной смерти примерно 70% пациентов, погибших в результате этой болезни, становится несвоевременная постановка диагноза, а значит, упущенное время для успешного лечения тромбоэмболии легочной артерии.
СРБ С-реактивный белок
ТЭЛА врачи часто называют скрытой болезнью. Разберемся чем она опасна и в чем ее коварство?

Симптомы — то ли ТЭЛА, то ли не ТЭЛА
Перечень симптомов, которыми может сопровождаться тромбоэмболия легочной артерии, действительно очень напоминает проявления других заболеваний:
- Одышка, вызываемая тем, что поток крови, поступающей в легкие, существенно снижается и возникает кислородное голодание. Аналогичный симптом — признак астмы, нарушений сердечной деятельности, обструктивного бронхита.
- Боли, особенно усиливающиеся при глубоком вдохе, в грудной клетке. Этот же признак присущ предынфарктному состоянию, плевриту и даже аппендициту.
- Кашель, часто сопровождающийся выделением мокроты с кровью (это может говорить об уже произошедшем кровоизлиянии в легкое). Такая же картина наблюдается при открытом туберкулезе.
- Увеличение частоты пульса (до 100 и выше ударов в минуту) с одновременным понижением артериального давления. Встречается при нарушениях мозговой и сердечной деятельности, например, при отравлениях.
- Серый и даже синюшный оттенок кожи. Первый признак порока сердца, спазмов сосудов, отравления некоторыми сильнодействующими ядами.
- Повышение температуры тела до 38 градусов. Признак практически всех инфекционно — воспалительных болезней.
- Часто появляющийся липкий, холодный пот. Так себя проявляет, например, вегетососудистая дистония.
При развитии осложнения ТЭЛА в виде инфаркта легкого, боль локализуется во всей грудной клетке, причем усиливается при совершении движений (чихание, кашель, глубокое дыхание).
Реже боль при тромбоэмболии локализована справа под ребрами, в области печени. Недостаточность кровообращения, развивающаяся при тромбоэмболии, может спровоцировать развитие мучительной икоты, пареза кишечника, напряжение передней стенки живота, а также выбухание крупных поверхностных вен большого круга кровообращения (шеи, ног и т. д. ). Кожа приобретает бледный цвет, причем может развиваться серый или пепельный отлив, посинение губ присоединяется реже (в основном при массивной тромбоэмболии легочной артерии). В некоторых случаях можно выслушать сердечный шум в систолу, а также выявить галопирующую аритмию. При развитии инфаркта легкого, как осложнения ТЭЛА, может наблюдаться кровохарканье примерно у 1/3 – 1/2 больных, в сочетании с резкой болезненностью в груди и высокой температурой. Температура держится от нескольких суток до полутора недель. Тяжелая степень тромбоэмболии легочной артерии (массивная) сопровождается нарушения мозгового кровообращения с симптомами центрального генеза – обмороками, головокружениями, судорогами, икотой или коматозным состоянием. В некоторых случаях к нарушениям, вызванным тромбоэмболией легочной артерии, присоединяются симптомы острой почечной недостаточности.
В особо сложных случаях дело может дойти и до потери сознания.
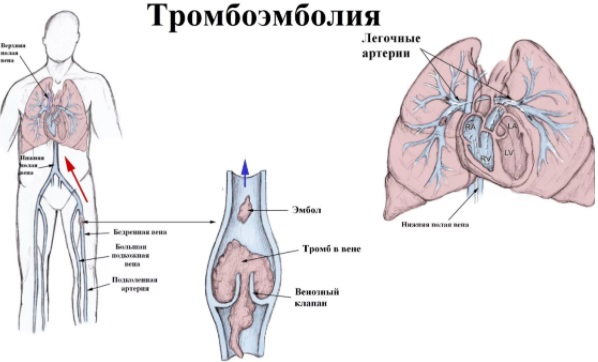
Таким образом, при тромбоэмболии легочной артерии симптомы ее и в самом деле можно отнести, например, на счет воспаления легких или инфаркта миокарда. Поэтому очень важно выбрать врача, компетентного в данном вопросе и способного составить целостную картину с учетом всех особенностей анамнеза пациента.
Диагностика
Учитывая сложность определения симптомов ТЭЛА и своевременной постановки диагноза, специалисты разных стран мира разработали варианты шкалы, позволяющей определить предрасположенность пациента к тромбоэмболии крупных и мелких ветвей легочной артерии. Хорошую помощь врачу в этом деле оказывают и современные методы обследования организма.
Наиболее эффективные из них.
- Электрокардиография. Во время ЭКГ регистрируются электрические импульсы, возникающие в момент работы сердца. Это позволяет выявить нарушения в деятельности правого предсердия и желудочка (перегрузки и кислородное голодание), фибрилляцию предсердий. Это важный момент, так как поток крови, прошедший по большому кругу кровообращения и насытившийся углекислым газом, поступает в правое предсердие, затем в правый желудочек и оттуда уже направляется к легким. А именно наличие в потоке крови тромбов и становится зачастую причиной, приводящей к проблемам.
- Рентгенография. На рентгенограмме грудной клетки можно увидеть следующие явления: расширение желудочка и предсердия (правого, разумеется), корней легкого, нисходящей ветви правого легочного ствола, наличия в грудной клетке жидкости, а также тени, напоминающей треугольник, и снижения интенсивности рисунка, повторяющего ветвь с сосудами. Эти изменения также могут указывать на наличие в предсердии или уже в легочной артерии тромбов.
- Компьютерная и магнитно-резонансная томография, ангиопульмонография. Благодаря введению контрастного препарата и сканированию сосудов, можно точно определить, где находится тромб.
- УЗИ вен ног, часто дополняется допплерографией. Дает возможность оценить состояние сосудов голени и бедер, так как чаще всего тромбы образуются именно в венах нижних конечностей.
- Определение количества d-димеров в крови. D-димеры – результат распада фибрина, играющего большую роль в процессе свертывания крови. Их количество резко возрастает после образования тромбов, а потому показатель нормы в данном случае чаще всего позволяет исключить пациента из группы риска с ТЭЛА.
- Качественный и количественный анализ крови, определение ее свертываемости.
В совокупности эти методы и характерные для тромбоэмболии легочной артерии симптомы позволяют своевременно поставить диагноз и начать лечение.
Причины
Причин образования тромбоэмболии легочной артерии достаточно много, однако все они вызываются образованием тромбов в результате одного из нарушений в работе кровеносной системы:
- застоя крови;
- повышения ее свертываемости;
- воспаления стенок сосудов.
Исходя из этого, можно определить круг факторов, приводящих к подобному состоянию, а значит, выявить группу риска среди пациентов, для которых доля развития ТЭЛА является довольно высокой.
Факторы риска
Застою крови в венах обычно способствуют следующие явления:
- Постельный режим от недели и более, в том числе, назначенный врачом, так как у обездвиженного человека так или иначе возникают нарушения в деятельности сердечно-сосудистой системы.
- Как дополнение к первому фактору – малоподвижный образ жизни и сердечная недостаточность.
- Ожирение, вследствие которого на сердце ложится дополнительная нагрузка и кровь по венам начинает двигаться медленнее.
- Сахарный диабет, так как из-за нарушений в жировом обмене повышается холестерин, который откладывается в виде бляшек, готовых оторваться в любой момент, на стенках сосудов.
- Наличие опухолей, сдавливающих сосуды и уменьшающих в них кровоток.
Вторую вероятную причину тромбообразования — повышение свертываемости крови – вызывают факторы, связанные с изменением количественного состава крови, в частности, соотношения эритроцитов, тромбоцитов, фибриногена. Это могут быть:
- Гормонотерапия, прием оральных контрацептивов и некоторых лекарств.
- Рак крови.
- Беременность.
- Наследственные заболевания крови.
Иногда чрезмерное превышение в крови уровня эритроцитов приводит к эритроцитозу, при котором из-за высокой вязкости крови сосуды буквально переполняются кровью, а сердце начинает работать в усиленном режиме.
Повреждению сосудов способствуют как хирургические вмешательства (протезирование и стентирование вены, введение в них катетера), так и инфекционные или воспалительные процессы, кислородное голодание.
Еще один фактор риска — обезвоживание организма, в том числе, вследствие приема мочегонных средств.
Следовательно, людям, столкнувшимся с подобными проблемами, следует обратиться к врачу для проведения обследования и исключения возможности возникновения и развития ТЭЛА. Ведь, кроме того, что заболевание тромбоэмболией легочной артерии может привести к инвалидизации или смерти (по данным специалистов, ТЭЛА занимает здесь 3-е место после инсульта и ишемии), оно часто становится причиной других серьезных проблем со здоровьем.
Возможные осложнения
Прежде всего, возможный итог ТЭЛА – развитие ее хронической формы и рецидив (т.е. повторное обострение болезни), который в разы увеличивает риск летального исхода. Кроме того, в результате тромбоэмболии легочной артерии и ее ветвей страдают легкие (на фоне болезни могут развиться инфаркт, абсцесс или пневмония легкого, плеврит), почки (развивается острая недостаточность), сердце (в последнем случае не исключена его остановка).
Первая неотложная помощь
Неотложная помощь при тромбоэмболии лёгочной артерии включает в себя довольно сложный список мероприятий, поэтому наилучшим вариантом будет её оказание квалифицированным специалистом. При появлении подозрений на ТЭЛА необходимо немедленно вызвать скорую помощь и выполнить следующие экстренные меры:
- Освободить пострадавшего от тесной одежды, положить его на ровную поверхность и обеспечить покой. Эта мера необходима при приступе любого тяжелого заболевания.
- При наличии сжимающей боли в груди ввести внутривенно инъекцию обезболивающего (Фентанил, раствор Дроперидола, Омнопон, Промедол или Лексир), но предварительно обязательно проконсультироваться с врачом.
- Ввести в вену 10-15 тысяч единиц Гепарина за один раз, потом капельно вводить 15 мл Эуфиллина 2,4%, разведённого в 400 мл Реополиглюкина, соблюдая скорость 60 кап/мин. Перед применением Эуфиллина необходимо уточнить следующую информацию: не болен ли пострадавший эпилепсией, присутствуют ли признаки инфаркта миокарда, выраженной артериальной гипотензии и эпизоды пароксизмальной тахикардии в анамнезе. Если, например, у пациента есть эпилепсия, то лекарства могут спровоцировать дополнительный приступ.
- При выявлении артериальной гипотензии ввести в вену Реополиглюкин (20-25 мл/мин).
- В случае обнаружения признаков сердечной недостаточности ввести внутривенно Строфантин 0,5-0,7 мл 0,05% раствора или Коргликон 1 мл 0,06% раствора в сочетании с 20 мл раствора натрия хлорид.
- При стойком коллапсе капельно вводить в вену Преднизолон 2 мл 3%, разведённого в 400 мл Реополиглюкина.
- Проведение антиаритмической и дыхательной терапии (в случае выраженных явлений тахикардии и острой дыхательной недостаточности соответственно).
- Проведение реанимационных мер в случае клинической смерти больного.
Следует учесть, что применение Реополиглюкина противопоказано при органических поражениях мочевыделительной системы в сопровождении анурии (задержки мочи), нарушениях системы гемостаза, сердечной недостаточности в стадии декомпенсации.
Срочная поддержка пациента выполняется в 2 этапа: на месте, а затем в пути следования в реанимацию. Если приступ снят, пациента могут разместить в отделение интенсивной терапии. Следует понимать, что подбор и введение лекарств не может осуществляться человеком без медицинского образования.
Лечение
При диагностировании ТЭЛА, как правило, пациента помещают в реанимационное отделение и проводят первые реабилитационные мероприятия:
- Больному назначают постельный режим.
- Через катетер отслеживают давление в вене и вводят медицинские препараты, способствующие снижению вязкости крови, растворению тромбов, поддержанию в норме артериального давления.
- При острой форме болезни дают кислородную маску (оксигенотерапия), проводят сердечно-легочную реанимацию и вентиляцию легких.
Оценив состояние больного, назначают лечение.
Медикаментозное лечение
|
Международное непатентованное
наименование
|
Ед.изм. (таблетки, ампулы, капсула) | Разовая доза лекарственных препаратов | Кратность применения (кол-во раз в день) | Длительность применения (кол-во дней) |
|
Основные
|
||||
| Антикоагулянты прямого действия | ||||
| Гепарин | Раствор для инъекций 5000 МЕ/мл,ампулы | 10000 МЕ | 4 | 5 |
| Эноксапарин натрия | Раствор для инъекций 2000 анти-Ха МЕ/0,2 мл; 4000 анти-Ха МЕ/0,4 мл; 6000 анти-Ха МЕ/0,6 мл; 8000 анти-Ха МЕ/0,8 мл; 10000 анти-Ха МЕ/1,0 мл; шприц | 8000 анти-Ха МЕ/1,0 мл | 1 | 10 |
| Дабигатрана этексилат | Капсулы 110, 150 мг | 150мг | 2 | 14 |
| Ривароксабан | Таблетки 15 мг, 20 мг | 15мг | 2 | 14 |
| Фондапаринукс натрия | Раствор для подкожного введения 2,5 мг/0,5 мл, 5 мг/0,4 мл, 7,5 мг/0,6 мл; шприц | 7,5 мг | 1 | 14 |
| Антикоагулянты непрямого действия | ||||
| Варфарин | Таблетки 2,5мг; 3 мг; 5 мг | 5мг | 1 | 14 |
| Фибринолитические средства | ||||
| Алтеплаза | Лиофилизированный порошок для приготовления раствора для внутривенных инфузий в комплекте с растворителем (вода для инъекций), 50 мг | 100мг | 1 | 1 |
| Урокиназа | Лиофилизат для приготовления раствора для инфузий 10000МЕ, 50000МЕ, 100000МЕ, | 4 000 000 МЕ | 1 | 1 |
| Стрептокиназа | Порошок лиофилизированный для приготовления раствора для инъекций, 1 500 000 МЕ | 1 500 000 МЕ | 1 | 1 |
| Поддерживающая терапия на амбулаторном уровне | ||||
| Варфарин | Таблетки 2,5мг; 3 мг; 5 мг | 5 мг | 1 | постоянно |
| Дабигатрана этексилат | Капсулы 110, 150 мг | 110мг | 2 | постоянно |
| Ривароксабан | Таблетки 15 мг, 20 мг | 20 мг | 1 | постоянно |
|
Дополнительные
|
||||
| Кардиотонические средства | ||||
| Допамин | Концентрат для приготовления раствора для инфузий 5 мг/мл, 40 мг/мл, 5 мл в амп. | 600мг | 1 | 14 |
| Эпинефрин | Раствор для инъекций 0,18 %, 1 мл в амп. | 1мл | 3 | 1 |
| Плазмозамещающие и перфузионные растворы. Ирригационные растворы для разведения медикаментов | ||||
| Натрия хлорид | Раствор для инфузий 0.9% 200мл, 400мл, 500мл во фл. | 400мл | 1 | 14 |
| Декстроза | Раствор для инфузий 5 % и 10 %, 200мл, 400мл во фл. | 400мл | 1 | 14 |
Таблица 5. Подбор дозы НФГ при внутривенном введении в зависимости от АЧТВ
|
АЧТВ
|
Изменение дозы |
| < 35 с (менее чем в 1,2 раза выше контроля) | 80 ЕД/кг в виде болюса; увеличить скорость инфузии на 4 ЕД/кг/ч |
| 35-45 с (в 1,2 – 1,5 раза выше контроля) | 40 Ед/кг в виде болюса; увеличить скорость инфузии на 2 ЕД/кг/ч |
| 46-70 с (в 1,5 – 2,3 раза выше контроля) | Без изменений |
| 71-90 с (в 2,3 раза выше контроля) | Снизить скорость инфузии на 2 ЕД/кг/ч |
| >90 с (более чем в 3,0 раза выше контроля) | Прекратить инфузию на 1 ч, затем снизить скорость инфузии на 3 ЕД/кг/ч |
— при остановке кровообращения приступить к сердечно-легочно-мозговой реанимации.
— силденафил уменьшает давление в ЛА.
Проводится постоянная поддерживающая терапия на амбулаторном уровне антикоагулянтами прямого действия (дабигатрана этексилат, ривароксабан) и антикоагулянтами непрямого действия (варфарин) ( таблица 4).
− Варикозные вены
Госпитализация
Медикаментозная терапия
Ее назначение – снизить свертываемость крови и растворить тромбы, перекрывающие артерию, медикаментозными препаратами в виде внутривенных и подкожных инъекций, а также таблеток. Это могут быть растворы следующих лекарств:
- гепарина натрия, подавляющего тромбины;
- варфарина, препятствующего синтезу в печени необходимых для свертывания крови белков;
- противовоспалительных препаратов;
- направленных на понижение свертываемости надропарина кальция;
- фондапаринукса;
- тромболитиков: стрептокиназы, урокиназы, альтеплазы — они воздействуют на поверхность тромба и активно проникают внутрь него, способствуя его полному расщеплению.
Иногда такой тромболитической терапии оказывается достаточно, чтобы кровоток в легочной артерии восстановился в максимально быстрые сроки. Далее для устранения последствий ТЭЛА, например, инфаркта или пневмонии легкого, могут назначаться антибактериальные средства.
Хирургическое лечение
Подразумевает тромбэмболэктомию, т.е. удаление тромба из артерии хирургическим путем, или тромбэндартерэктомию – удаление части внутренней стенки артерии вместе с существующей бляшкой. К ним прибегают, если медикаментозное лечение не принесло ожидаемых результатов, а также при острой и хронической формах тромбоэмболии легочной артерии.
Эта операция довольно сложная, поэтому ее должен проводить только высококвалифицированный хирург. Пациенту, температура тела которого снижена до 28 градусов, рассекают грудину и после подключения его к искусственному кровоснабжению вскрывают аорту с тромбом. При необходимости дополнительно проводят пластику трехстворчатого клапана на сердце – из-за ТЭЛА и повышения давления в легочной артерии он часто растягивается и теряет свой прежний размер.
Установка кава-фильтра
Для профилактики ТЭЛА, а также в случае ее обнаружения в нижнюю полую вену вводят специальную сетку — кава-фильтр, препятствующую попаданию тромбов в сердце и далее в легочную артерию. Для этого врач, имеющий необходимую квалификацию, через прокол в области шеи, ключицы или бедра вводит в вену катетер и транспортирует к нужному месту фильтр, который в итоге легко расправляется и закрепляется в просвете вены. Вся процедура проводится под легкой анестезией и занимает примерно час. После удаления катетера накладывания швов не требуется, пациенту лишь назначается двухдневный постельный режим.
Профилактика
Поскольку ТЭЛА – сопутствующее заболевание, его можно предупредить (или хотя бы попытаться это сделать). С этой целью необходимо выполнять несколько условий – все они разрабатываются и назначаются врачом в зависимости от поставленного диагноза, возраста пациента, состояния его организма.
- Способствующий кровотоку пневмомассаж ног. Его суть в том, что по всей длине ноги крепится манжета, в которую периодически подается воздух. Соответственно, нога попеременно сдавливается в разных местах. Такой массаж особенно необходим людям, попадающим в группу риска, в возрасте старше 40 лет, после переломов, любых операций, инсульта, инфаркта.
- Ношение эластических чулок. Показано женщинам, в большей мере, чем мужчины, страдающим варикозом, особенно после операции на органах репродуктивной системы. Также эластические чулки не помешают лицам после 40 лет и тем, кто перенес операцию на головном либо спинном мозге.
- Прием специальных медикаментозных препаратов – их назначает врач после ряда заболеваний.
- Регулярное проведение УЗИ ног и других диагностических процедур, позволяющих вовремя обнаружить тромб.
Такие меры помогут предупредить и остановить развитие болезни, избежать острых форм и рецидивов.
Что можете сделать Вы?
Если в Вашей семье есть родственники с факторами риска, нужно наблюдаться у вашего терапевта на предмет возможного возникновения тромбов.
В случае если Вы сталкиваетесь с ситуацией, сопровождающейся перечисленными симптомами необходимо незамедлительно обратиться за медицинской помощью, либо позвонив в скорую помощь, либо, если Вы находитесь в стационаре, к доктору.
Даже своевременное распознавание массивной ТЭЛА не всегда обеспечивает эффективную ее терапию. Во избежание летального исхода нужно обратиться за помощью как можно раньше.
Что может сделать врач?
Доктор проведет необходимый осмотр, исследования, включающие ЭКГ, рентгенографию грудной клетки, вентиляционно-перфузионную сцинтиграфию легких (исследование сосудов легких с помощью контрастных веществ), и на этом основании определит объем поражения. В зависимости от объема поражения назначит лечение. В любом случае при подтверждении диагноза пациент должен находиться под наблюдением врача в стационаре.
Прогноз
Столь пристальное внимание к тромбоэмболии легочной артерии вполне понятно. По данным исследований, около 30% пациентов, которым это заболевание диагностировали поздно или которые вовсе не обращались к врачу, погибают в течение года, а около 10% — уже в первый час после его обострения.
Процент смертей в результате рецидивов составляет примерно 45%, а ведь в данном случае речь часто идет о людях, уже прошедших лечение и получивших рекомендации для профилактики ТЭЛА в дальнейшем. Причем большую часть из них составляют лица пожилого возраста, изначально попадающие в группу риска.
Стоимость
Стоимость консультаций специалистов
Прием (консультация) ведущего сосудистого хирургаКонсультация сосудистого хирурга — осмотр профильным специалистом пациентов с подозрением на заболевания артерий и вен. В процессе консультации сосудистого хирурга может возникнуть необходимость в дополнительных обследованиях в виде УЗИ артерий или вен. |
5 000 р. |
Прием (консультация) кардиолога с ЭКГ |
2 000 р. |
Прием (консультация) сосудистого хирургаКонсультация сосудистого хирурга проводится для диагностики заболеваний артерий и вен и выбора метода лечения сосудистой патологии. |
3 000 р. |
Ультразвуковая диагностика
Ультразвуковая диагностика вен нижних конечностейУЗИ вен выполняемое экспертным специалистом ультразвуковой диагностики. |
2 000 р. |
ЭхокардиографияМетод ультразвуковой диагностики сердца, его пороков, функции и давления в легочной артерии. |
2 000 р. |
Электрофизиологические исследования
Холтеровское мониторирование ЭКГ |
3 500 р. |
ЭлектрокардиографияИзучение электрической активности сердца. Основной метод диагностики ишемии миокарда, аритмий и сердечной недостаточности. |
500 р. |
Стандарты по лечению патологии глубоких вен
Хирургическое лечение при остром венозном тромбозеРастворение тромбов при помощи специальных препаратов с использованием эндоваскулярной техники, отсасывание тромбов специальным катетером. Ангиопластика и стентирование подвздошных вен при необходимости. Включает госпитализацию до 3-х дней с послеоперационной диагностикой и медикаментозной терапией. |
300 000 р. |
Источники
https://volynka.ru/Articles/Text/426
https://www.vidal.ru/encyclopedia/zabolevaniya-serdechno-sosudistoyi-sistemi-kardiologiya/tromboemboliya-legochnoi-arterii-tela#4
https://diseases.medelement.com/disease/13914
https://angioclinic.ru/zabolevaniya/tromboemboliya-legochnoy-arterii/